Échographie – fermeture de petits vaisseaux sanguins
L’un des traitements les plus courants effectués dans les cliniques de phlébologie et de médecine esthétique est la fermeture de petits vaisseaux sanguins dans les membres inférieurs, appelés télangiectasies et vaisseaux réticulaires. Actuellement, il existe plusieurs méthodes qui permettent de fermer les vaisseaux dilatés et d’obtenir des effets souhaitables, tant thérapeutiques qu’esthétiques. Malheureusement, malgré l’application de diverses méthodes et instruments, les effets des traitements ne sont souvent pas satisfaisants. Le facteur qui contribue largement à la diminution de l’efficacité de ces procédures est l’anatomie compliquée du système veineux et l’absence de méthode pour spécifier avec précision le trajet du vaisseau, son diamètre, sa localisation dans la peau, etc. L’échographie à haute fréquence est une méthode permettant de déterminer avec précision le trajet des vaisseaux ainsi que de mesurer leurs paramètres de base, tels que le diamètre, la profondeur dans la peau et la présence ou l’absence de perfusion. Grâce à l’imagerie échographique utilisant des transducteurs à haute fréquence, une méthode de traitement et des paramètres de procédure adéquats peuvent être sélectionnés, ce qui implique d’améliorer l’efficacité de la procédure elle-même. L’échographie peut également être utilisée pour le suivi des procédures effectuées.
Les problèmes vasculaires dans les membres inférieurs sont très fréquents. On estime que les problèmes liés au système veineux des membres inférieurs concernent environ 40–50% de la population(1). L’aspect inesthétique des jambes avec de multiples télangiectasies et des vaisseaux réticulaires dilatés ne constitue pas seulement un problème esthétique, mais peut également entraîner de graves problèmes de santé. Les procédures consistant à fermer les petits vaisseaux, communément appelés « varicosités » (*“spider veins”*), font partie des traitements les plus populaires effectués dans les cliniques de phlébologie et de médecine esthétique. La majorité des patients, principalement des femmes, n’acceptent pas les changements vasculaires qui se développent dans les membres inférieurs et, par conséquent, la principale raison du traitement est l’amélioration de leur apparence(2).
Les changements vasculaires survenant dans les jambes sont associés à des anomalies du système veineux superficiel, épifascial. L’étiologie de ces troubles est complexe. Il est indiqué que les causes les plus courantes des troubles veineux englobent les facteurs génétiques et hormonaux ainsi que l’obésité, le mode de vie et la grossesse. Ces facteurs entraînent l’insuffisance des valvules veineuses et des perforantes, ce qui provoque l’accumulation du sang dans les vaisseaux ainsi qu’une hypertension veineuse et entraîne la dilatation des vaisseaux. Nous distinguons deux veines principales dans le système veineux superficiel : la grande et la petite veine saphène, ainsi que de multiples veines perforantes et de petits vaisseaux sanguins(3). Afin de systématiser les vaisseaux qui composent le système veineux superficiel, il apparaît approprié d’utiliser une classification qui distingue cinq types de vaisseaux(4). Le type I comprend les vaisseaux rouges d’un diamètre de 1 mm, c’est-à-dire les télangiectasies. Le type IA comprend les très petits vaisseaux rouges dont le diamètre est inférieur à 0,2 mm. Ces vaisseaux ont un caractère « secondaire » (ils apparaissent chez les patients après des traitements) et sont appelés tapis veineux (*matting*). Le type II englobe les vaisseaux violets d’un diamètre de 1–2 mm qui sont soulevés au-dessus de la surface de la peau. Le type III comprend les vaisseaux réticulaires de couleur verte et bleue et d’un diamètre de 2–4 mm. Le type IV comprend les varices d’un diamètre de 3–8 mm, sans rapport avec la grande veine saphène. Enfin, le type V comprend les varices de la grande et de la petite veine saphène de couleur bleue ou bleu-vert et d’un diamètre supérieur à 8 mm.
Les vaisseaux sanguins dilatés dans les jambes peuvent être éliminés au moyen de la sclérothérapie ou de divers traitements au laser. Malheureusement, l’efficacité de ces procédures n’est pas toujours satisfaisante(2,5), ce qui est une conséquence de la structure complexe du système veineux, des contraintes des méthodes utilisées pour fermer les vaisseaux veineux et de l’absence de méthode qui permettrait une imagerie précise du trajet des vaisseaux à traiter. En particulier, nous manquons d’outils permettant l’imagerie du trajet des petits vaisseaux sanguins. Dans une telle situation, il est souhaitable de rechercher une méthode qui permettrait une imagerie précise du système veineux et, par conséquent, contribuerait à l’efficacité des procédures effectuées. L’échographie à haute fréquence (EHF) a une chance de devenir un outil utile dans l’imagerie des petits vaisseaux sanguins.
Aux fins de cet article, les images échographiques ont été obtenues au moyen d’équipements haute fréquence, c’est-à-dire Episcan avec un transducteur mécanique de 50 MHz (Longport International, Grande-Bretagne, États-Unis), DermaMed avec un transducteur mécanique de 48 MHz (Dramiński, Pologne) et Sonix avec un transducteur à réseau linéaire électronique d’une fréquence de 40 MHz (Ultrasonix, Canada).
Imagerie du système veineux superficiel
Les procédures visant à éliminer les petits vaisseaux sanguins dans les membres inférieurs ne sont pas faciles et l’obtention de résultats satisfaisants pour les patients peut être difficile. Dans une telle situation, un processus de diagnostic adéquat, la localisation du problème et la sélection d’une méthode de traitement appropriée sont essentiels.
Dans le cas des patients attendant l’élimination des petits vaisseaux sanguins, il est nécessaire d’effectuer un entretien exhaustif et d’obtenir des informations concernant l’incidence des problèmes vasculaires dans la famille, le mode de vie du patient, l’histoire des maladies et les éventuels symptômes et affections qui peuvent indiquer la présence d’une insuffisance veineuse chronique. Une autre étape est l’examen échographique Doppler (US) utilisant des transducteurs à réseau linéaire à large bande d’une fréquence de 5–12 MHz. L’examen Doppler joue un rôle vital dans l’établissement d’un diagnostic correct et la planification du traitement ultérieur. Selon Weiss, l’échographie Doppler est aussi essentielle que l’utilisation d’un stéthoscope dans un examen physique de routine(6). Un tel examen permet d’évaluer la perméabilité et la suffisance des grandes et petites veines saphènes ainsi que de localiser les veines et les perforantes incompétentes. Si l’examen révèle une insuffisance des grandes et petites veines saphènes, elle doit d’abord être traitée, et ce n’est qu’ensuite que les petits vaisseaux peuvent être éliminés. La fermeture des télangiectasies et des veines réticulaires avec une insuffisance concomitante des principales veines du système superficiel est inutile car la procédure peut s’avérer complètement inefficace.
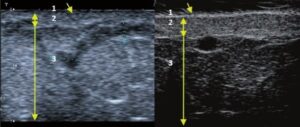
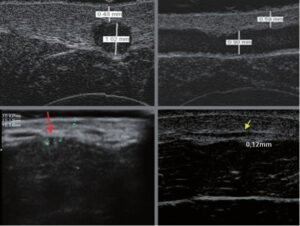
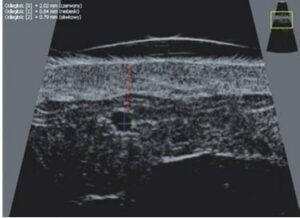
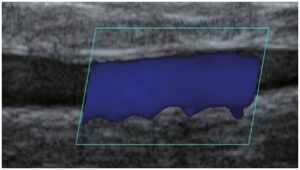
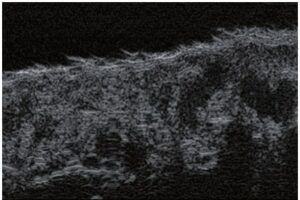
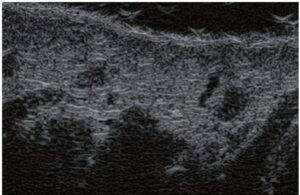
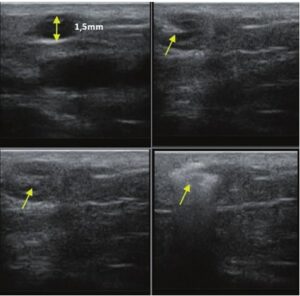
La sonographie Doppler permet l’imagerie des gros vaisseaux et des perforantes qui sont généralement situés dans les couches plus profondes du tissu sous-cutané (fig. 1). Malheureusement, la sonographie conventionnelle n’est pas capable d’imager les vaisseaux plus petits. Afin de visualiser les vaisseaux plus petits situés près de la surface de l’épiderme et dans la couche supérieure du tissu sous-cutané, l’EHF est utilisée (fig. 1). Grâce à l’utilisation de transducteurs dont les fréquences sont supérieures à 20 MHz, une image échographique à haute résolution est obtenue dans laquelle nous pouvons différencier des structures qui sont plus petites que 0,1 mm. Cependant, plus la résolution est élevée, moins la pénétration du faisceau ultrasonore dans les couches de la peau est profonde. Par conséquent, selon le transducteur et l’appareil, il est possible de pénétrer la peau jusqu’à une profondeur maximale de 20–30 mm. Une telle pénétration, associée à une haute résolution d’image, permet l’évaluation de vaisseaux sanguins même très petits (fig. 2). Pendant l’examen avec l’utilisation de transducteurs à haute fréquence, on peut évaluer avec précision le trajet et l’emplacement des petits vaisseaux dans la peau. Cela est particulièrement pertinent pour la sélection de la méthode de fermeture des vaisseaux et la planification de la procédure, car en pratique, la surface de la peau ne montre très souvent qu’un petit nombre de vaisseaux ou un léger fragment de vaisseau – ce n’est qu’après l’examen US que nous pouvons déterminer leur nombre réel et leur trajet. Pour une fermeture efficace du vaisseau, il est nécessaire de le faire sur toute sa longueur. Elle ne doit pas se limiter au fragment vu « à l’œil nu » à la surface de la peau, car la fermeture du fragment entraînera sa recanalisation rapide(7). Fréquemment, le vaisseau visible à la surface de la peau change de trajet, devient plus tortueux et se déplace vers les couches plus profondes de la peau(8). Par conséquent, le trajet de la veine et des perforantes doit être bien connu et déterminé avant la procédure. L’EHF permet également l’imagerie des perforantes entre les petits vaisseaux. De plus, outre l’évaluation du trajet et de l’anatomie, l’image échographique, grâce au logiciel d’échographie, permet également de déterminer les paramètres de base tels que le diamètre du vaisseau, l’épaisseur de sa paroi, la profondeur dans la peau ainsi que la présence ou l’absence de perfusion à l’intérieur du vaisseau(6) (fig. 3). Grâce au transducteur électronique multi-éléments d’une fréquence de 40 MHz introduit sur le marché par Ultrasonix, il est également possible de visualiser la perfusion des vaisseaux en mode Doppler couleur (fig. 4).
Treatments eliminating small blood vessels
Actuellement, les petits vaisseaux sanguins sont fermés au moyen de la microsclérose, des traitements laser de surface ainsi que des procédures micro-endovasculaires(7).
Laser therapy
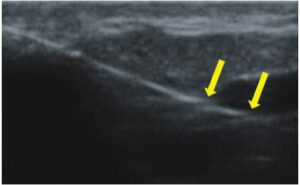
Les traitements laser consistant en une fermeture transcutanée des vaisseaux sont de plus en plus populaires. L’essence de ces traitements réside dans l’envoi d’un faisceau lumineux sur le vaisseau, qui est absorbé par l’hémoglobine contenue dans les érythrocytes et transformé en énergie thermique. Cela conduit à chauffer la paroi du vaisseau et à sa coagulation. Alors que dans le cas des légères télangiectasies, l’effet est obtenu immédiatement, dans les veines réticulaires, la fermeture se produit plusieurs semaines après la procédure(9). L’efficacité de la thérapie dépend de la sélection adéquate des paramètres de traitement. La détermination de l’emplacement des vaisseaux dans les couches de la peau et de leurs diamètres est d’une grande importance. Ces deux paramètres peuvent être spécifiés avec précision en EHF. Sur la base des résultats échographiques, le type de laser est sélectionné, ce qui implique la sélection de la longueur d’onde, de la durée d’impulsion, du diamètre du spot et de l’énergie d’impulsion(7). Dans le traitement au laser, l’EHF est également utile comme méthode de surveillance de l’exactitude du traitement et de son efficacité. Pendant la procédure, l’échographie peut aider à garantir que l’énergie laser atteint le vaisseau – son diamètre devrait diminuer immédiatement (fig. 5). Si un tel effet n’est pas détecté, les paramètres de traitement doivent être vérifiés. De plus, il convient de vérifier si la tête laser est correctement appliquée sur la peau. L’EHF est également utilisée pour évaluer l’efficacité des procédures effectuées. Les paramètres utiles dans une telle évaluation sont : présence ou absence de perfusion dans le vaisseau, présence ou absence d’un thrombus dans la lumière du vaisseau, diamètre du vaisseau et épaisseur de sa paroi.
Sclerotherapy
La sclérothérapie est une technique de fermeture des vaisseaux résultant de leur injection avec un sclérosant chimique. À l’heure actuelle, elle est couramment appliquée et se caractérise par, avant tout, de faibles coûts et le fait qu’elle est relativement facile à réaliser. La sclérothérapie est principalement indiquée pour la fermeture des veines réticulaires de plus de 3 mm, mais peut également être appliquée si les vaisseaux sont plus petits(10). Dans le cas de vaisseaux plus petits que 3 mm, il est plus difficile d’insérer une aiguille dans leur lumière, ce qui augmente le risque de complications(7). Dans une telle situation, l’EHF s’avère utile. Elle permet une visualisation précise du trajet du vaisseau et, par la suite, facilite l’exécution de la procédure sous guidage échographique (fig. 6). Ainsi, grâce à l’échographie, le risque d’administrer le sclérosant au-delà de la lumière du vaisseau, ce qui entraîne une nécrose, a été éliminé. L’imagerie par échographie à haute fréquence peut également être utilisée pour surveiller l’efficacité de la procédure.
Micro-endovascular procedure
La procédure micro-endovasculaire est une technique endoveineuse qui était principalement utilisée pour le traitement de l’insuffisance des grandes veines du système superficiel et qui a été adaptée pour les veines plus petites. Elle est actuellement utilisée pour fermer les veines réticulaires et les télangiectasies. La procédure consiste à insérer une fibre optique laser stérile et à induire la coagulation des vaisseaux à la suite de l’énergie laser(7,11). Elle nécessite un guidage échographique à haute fréquence. Grâce à l’imagerie échographique, il est possible d’évaluer le trajet et l’anatomie du vaisseau, l’insertion précise de la fibre optique dans les vaisseaux (fig. 7), la coagulation du vaisseau et l’efficacité de la procédure.
Conclusion
Cet article a présenté le sujet lié à l’application de l’EHF dans l’imagerie et la fermeture des petits vaisseaux veineux, c’est-à-dire les télangiectasies et les veines réticulaires. L’introduction de transducteurs à haute fréquence supérieure à 20 MHz a permis de visualiser les vaisseaux situés dans le derme et le tissu sous-cutané, ce qui n’est pas possible avec l’utilisation de sondes conventionnelles ou d’autres méthodes. La sonographie comme méthode d’imagerie des petits vaisseaux répond aux attentes des chirurgiens et des phlébologues qui, jusqu’à présent, ont été privés de la possibilité d’évaluer les petits vaisseaux sanguins. Les diaphanoscopes (transilluminateurs) avaient des limites car ils ne permettaient que d’évaluer le trajet des vaisseaux peu profonds(12) sans la possibilité de spécifier leur emplacement exact ou leur diamètre. Cependant, la possibilité d’évaluer le trajet des vaisseaux, de mesurer leurs diamètres et de spécifier leur emplacement dans la peau contribue à la sélection d’une méthode thérapeutique. Ainsi, ces facteurs améliorent l’efficacité de la procédure sélectionnée et réduisent le risque de complications. Dans le cas des traitements au laser, les images échographiques facilitent la sélection du laser pour une procédure et permettent de déterminer les paramètres de traitement(7). La sonographie est également utile comme méthode de surveillance des procédures visant à l’élimination des vaisseaux. Sans imagerie échographique, l’exécution de certaines procédures ne serait pas faisable, par exemple, les procédures micro-endovasculaires sans guidage échographique ou la microsclérose sans imagerie échographique des petits vaisseaux. Cette dernière procédure réalisée sans guidage échographique est grevée d’un grand risque de complications sous forme de nécrose causée par l’administration du sclérosant au-delà de la lumière du vaisseau.
Comme cela a été démontré ci-dessus, l’échographie à haute fréquence est une méthode utile dans l’imagerie des petits vaisseaux sanguins. En raison du coût relativement faible de l’examen ou de l’équipement haute fréquence par rapport à d’autres méthodes, telles que la tomodensitométrie ou l’imagerie par résonance magnétique, ainsi qu’en raison de son caractère non invasif, de sa mobilité, de sa technique de balayage relativement facile et de la possibilité de répéter les examens en toute sécurité pour les patients, l’EHF a une chance de devenir un examen de routine plus largement utilisé.
Conflict of interest
Les auteurs ne signalent aucun lien financier ou personnel avec d’autres personnes ou organisations, qui pourrait affecter négativement le contenu de cette publication et/ou revendiquer des droits d’auteur sur cette publication.
References
- Munavalli GS, Weiss RA: Objawy chorób żył. In: Alam M, Nguyen TH (eds.): Leczenie chorób żył kończyn dolnych. Elsevier Urban & Partner, Wrocław 2009: 11–25.
- Rohrer TE, Geronemus RG, Berlin AL: Zmiany naczyniowe. In: Gold-berg DJ (ed.): Lasery i światło. Vol. 1, Elsevier Urban & Partner, Wro-cław 2009: 1–16.
- Somjen GM: Anatomy of the superficial venous system. Dermatol Surg 1995; 21: 35–45.
- Weiss AR, Weiss MA: Painful telangiectasias: diagnosis and treatment. In: Bergan JJ, Goldman MP (eds.): Varicose Veins and Telangiectasias: Diagnosis and Treatment. Quality Medical Publishing, Inc., St. Louis 1993: 389–406.
- McCoppin HH, Hovenic WW, Wheeland RG: Laser treatment of super-ficial leg veins: a review. Dermatol Surg 2011; 37: 729–741.
- Weiss RA: Badanie pacjenta: wywiad i badanie przedmiotowe. In: Alam M, Nguyen TH (eds.): Leczenie chorób żył kończyn dolnych. Else-vier Urban & Partner, Wrocław 2009: 27–41.
- Mlosek R: Przydatność badań ultrasonograficznych w zamykaniu drob-nych naczyń krwionośnych. In: Mlosek R: Obrazowanie skóry i tkanki podskórnej za pomocą ultrasonografii klasycznej oraz ultrasonografii wysokich częstotliwości i jego przydatność w kosmetologii i medycynie estetycznej. Oficyna Wydawnicza Warszawskiego Uniwersytetu Medycz-nego, Warszawa 2012: 133–154.
- Hsu J, Bhatia A, Weiss R: Naczynia żylne kończyn dolnych. In: Gold-berg DJ (ed.): Lasery i światło. Vol. 1, Elsevier Urban & Partner, Wro-cław 2009.
- Bogle M, Sadick N: Zabiegi laserowe. In: Alam M, Nguyen TH (eds.): Leczenie chorób żył kończyn dolnych. Elsevier Urban & Partner, Wro-cław 2006: 101–118.
- Duffy DM: Skleroterapia. In: Alam M, Nguyen TH (eds.): Leczenie chorób żył kończyn dolnych. Elsevier Urban & Partner, Wrocław 2006: 67–99.
- Sznelewski P, Rybak W: Światłoterapia wysokoenergetyczna we fle- In: Rybak Z (ed.): Flebologia – co nowego? Cornetis, Wrocław 2012: 191–197.
- Pszenny C: Problemy naczyniowe kończyn dolnych. In: Mamcarz B, Prandecka D (eds.) Medycyna estetyczna w praktyce. Vol. 1, Medical Education Sp. z o.o., Warszawa 2010: 133–142.
Robert Krzysztof Mlosek1, Sylwia Malinowska2
- Département d’Imagerie Médicale, Deuxième Faculté de Médecine, Université de Médecine de Varsovie, Varsovie, Pologne
- Partenariat privé Life-Beauty, Grodzisk Mazowiecki, Pologne Correspondance: Département d’Imagerie Médicale, Deuxième Faculté de Médecine, Université de Médecine de Varsovie, Kondratowicza 8, 03-242 Varsovie, Pologne,
e-mail: zdo@usgptu.waw.pl, tél. +48 22 326 58 10